انواع میگرن در کودکان
تعریف انواع میگرن در کودکان را می دانید؟
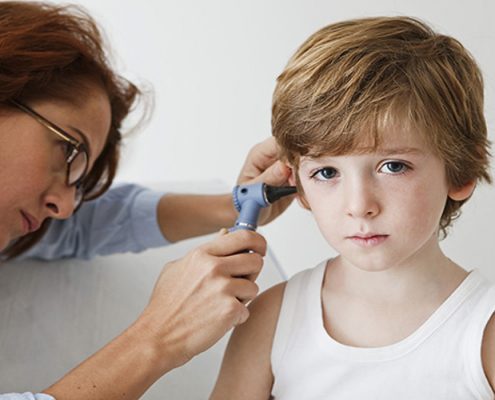
در حدود ۹۰ درصد از سردرد در کودکان ناشی از علل مهمی نیستند و نیاز به پیگیری ندارند. علل شایع تر این بیماری در کودکان شامل کم خوابی، گرسنگی یا تشنگی، ضربه های کوچک به سر، تماشای بیش از حد تلویزیون یا بازی با کامپیوتر، ضعف بینایی یا بیماری آستیگماتیسم، فشارهای عصبی، تنش، اضطراب می باشند. گاهی هم برخی از عفونتها مثل سرماخوردگی، عفونتهای گوش یا سینوسها و یا عفونتهای ادراری، میتواند باعث ایجاد این بیماری در کودکان شود. ۱۰ درصد باقیمانده این علل شامل تومور داخل مغزی، افزایش فشار داخل مغزی و عفونت مغزی می باشند.

قبل از اینکه درباره انواع میگرن در کودکان توضیح دهیم، ابتدا لازم است تعریف دقیقی از سردرد های میگرنی ارائه کنیم. میگرن کودکان یعنی سردردی که تکرار شونده باشد. سردرد در میگرن کودکان اغلب یکطرفه بوده و کودک در سر خود احساس ضربانی شبیه کوبیدن چکش میکند و برخی علایم مثل سرگیجه، دلدرد، تهوع و استفراغ، دیدن جرقههای نورانی و یا حساسیت به نور و بو هم ممکن است وجود داشته باشند. میگرن کودکان حداقل یک ساعت و گاهی تا ۲ روز هم ادامه مییابد. در این سردردها اغلب یک عامل محرک مثل خستگی، فعالیت بیش از حد بدنی، کمبود خواب، استرس و یا حتی خوردن برخی مواد غذایی وجود دارد به طوری که هر فردی نسبت به یکی از این عوامل حساس است و وقتی در آن شرایط قرار میگیرد دچار سردرد میشود.
چند سردرد از انواع میگرن در کودکان را می شناسید؟
انواع میگرن در کودکان را بر اساس مشخصات سردرد به دو نوع میگرن بدون اورا و میگرن با اورا طبقه بندی می کنند.

میگرن بدون اورا یا میگرن شایع بیش از ۹۰ درصد موارد را شامل می شود. در میگرن بدون اورا به عنوان شایع ترین انواع میگرن در کودکان، شامل بیش از ۵ حمله سردرد بیش از یک ساعت به همراه دو علامت از موارد تهوع، استفراغ، سرگیجه، ترس از نور، ترس از صدا، سردرد ضربان دار، سردرد یکطرفه و سردرد دوطرفه گیجگاهی تعریف می شود. میگرن بدون اورا در دوران کودکی با شیوع بیشتری دو طرفه است و بیشتر در ناحیه پیشانی یا گیجگاهی دو طرف حس می شود اگرچه در کودکان ۳۵ درصد موارد یک طرفه است در صورتی که در بزرگسالان در ۶۰ درصد موارد یک طرفه می باشد. این نوع از میگرن نسبت به بزرگسالان در کودکان با شیوع بیشتری حساسیت به نور و صدا را به عنوان تنها علامت میگرن می بینیم.
در بیماری کمتر شایع از انواع میگرن در کودکان، میگرن با اورا است که در حدود ۱۰ درصد کودکان یک شروع تدریجی از یک علامت عصبی به عنوان اورا را قبل از شروع سردرد ذکر می کنند. در کودکان مبتلا به میگرن با اورا شایع ترین نوع اورا به صورت اورای بینایی را قبل یا حین شروع سردرد ذکر می کنند. اورای بینایی به صورت نقطه هایرنگ، نور و جرقه توصیف شده و معمولاً در هر دو چشم به وجود می آید و تنها در ۷ درصد موارد تک چشمی است. اورا معمولاً کمتر از ۳۰ دقیقه طول می کشد.