بیماری اس ام ایSMA
بیماری اس ام ایSMA چیست؟
سلولهای عصبی موجود در قاعده مغز و شاخ جلویی نخاع در ایجاد حرکات بدن نقش اصلی دارند.این سلولها بتدریج از بین بروند، بیماری اس ام ای(SMA) ایجاد می شود.این بیماری در واقع بعلت عدم تعادل در مرگ برنامه ریزی شده سلولهای شاخ قدامی نخاع ایجاد می شود.

آیا بیماری اس ام ایSMA زمینه ژنتیک دارد؟
بله بیماری اس ام ای(SMA) در فرزندان والدینی که نسبت فامیلی با یکدیگر دارند بیشتر اتفاق می افتد.دراین بیماری ، ژن SMA دچار تغییراتی در ساختار ژنتیکی می شود که متناسب با شدت تغییرات انواع این بیماری بوجود می آید.
چند نوع بیماری اس ام ایSMA وجود دارد؟
بیماری اس ام ای(SMA) بر اساس سن شروع علایم بالینی به پنج نوع مختلف تقسیم می شود.شدیدترین نوع این بیماری در دوران جنینی و در شکم مادر شروع می شود که بیماری نوع صفر نامیده می شود.در بیماری اس ام ای(SMA) نوع صفر نوزاد حین تولد حرکات نرمال ندارد و در اثر عدم حرکات جنینی دچار انحرافات شدید مفاصل بوده و بلافاصله بعد از تولد از دنیا می رود.
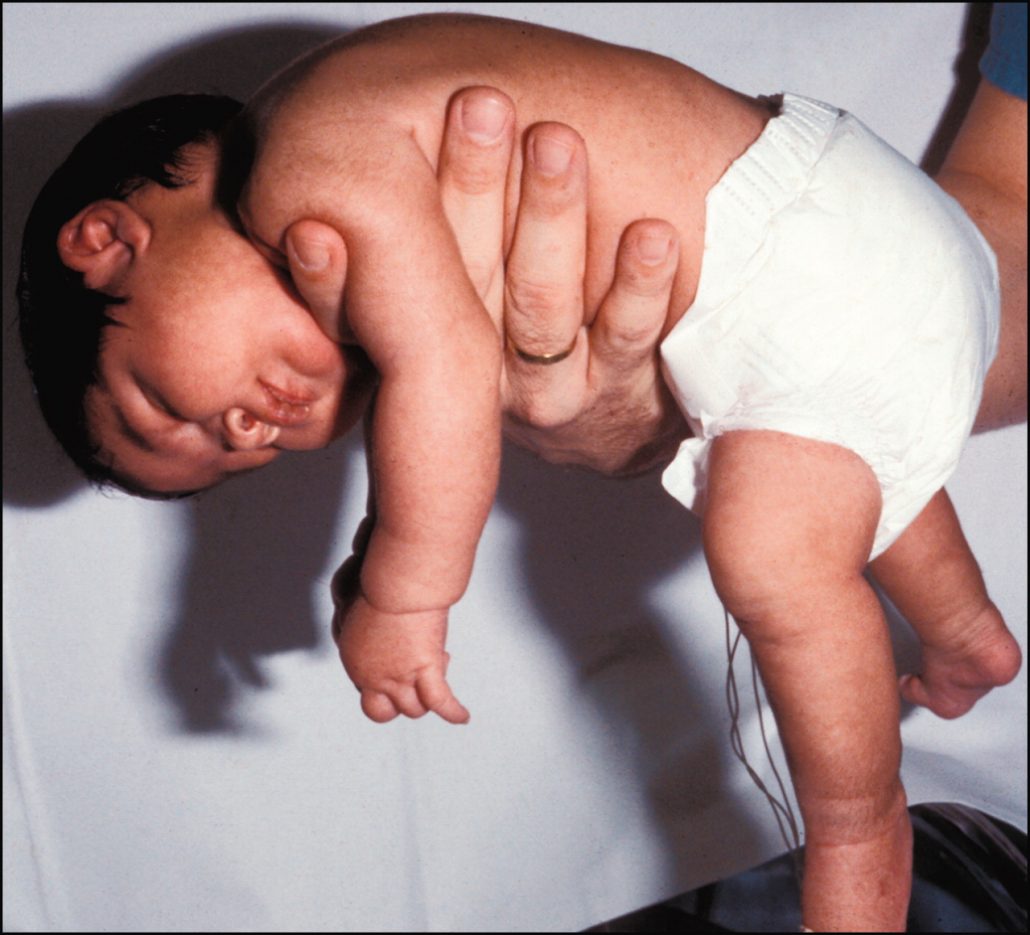
بیماری اس ام ای(SMA) شیرخوارگی یا نوع یک، اغلب موارد قبل از شش ماهگی ظاهر می شود.در این نوع از بیماری شیرخوار بدنی شل دارد ولی چهره صورت او نرمال و طبیعی به نظر می رسد و حرکات چشمی و توجه کودک به اطراف کاملاً طبیعی است.
بیماری اس ام ای نوع دو بعد از هجده ماهگی بروز می کند و بیماری اس ام ای(SMA) نوع سه نیز در دوران نوجوانی و بیماری اس ام ای نوع چهار نیز در بزرگسالی آشکار می شود.
علایم مهم بیماری اس ام ایSMA چه هستند؟
در انواع صفر و یک بیماری اس ام ای(SMA) علایم از داخل رحم مادر بصورت کاهش حرکات جنینی ظاهر می شود. بیماری نوع یک با شلی شیرخوارگی و عدم توانایی گردن گرفتن، ضعف عضلانی کل بدن که بتدریج بیشتر می شود، اشکال در تنفس، لاغری عضلات بخصوص لاغری و حرکات مارپیچی عضله زبان و اشکال در بلع و تغذیه شناخته می شود.
انواع دو، سه و چهار بیماری اس ام ای(SMA) با ضعف عضلانی بیشتر در عضلات اطراف کمربند لگنی و کمربند شانه ای بروز می کنند.
روش تشخیص بیماری اس ام ایSMA چیست؟
وقتی کودک با علایم ضعف عضلانی مراجعه کند و در معاینه کودک رفلکس های تاندونهای عمقی وجود نداشته باشد لازم است به بیماری اس ام ای شک کرد.در مرحله بعد لازم است ابتدا آنزیم های عضلانی چک شود که دراین بیماری افزایش خفیفی دارند( بر خلاف دیستروفی عضلانی که بیش از ده برابر افزایش می یابد.).
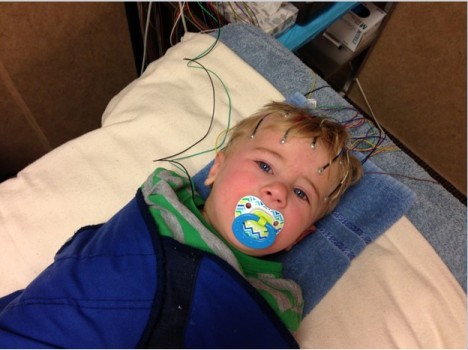
در نوار عصب و عضله نمای خاصی از درگیری عصبی وجود دارد که می توان این بیماری را بهتر تشخیص داد.تشخیص قطعی بیماری نیز با انجام آزمایش ژنتیکی برای بررسی ژن SMA می باشد.
آیا بیماری اس ام ایSMA درمان دارد؟
در حال حاضر درمان خاصی جز انجام روشهای حمایتی برای درمان این بیماری وجود ندارد.اگرچه امروزه تحقیقات وسیعی در حال انجام است تا از درد و رنج بیماران مبتلا به بیماری اس ام ای(SMA) بکاهند که لازم است نسبت به درمان این بیماران در آینده امیدوار بود.